مدیریت ریسک بیمارستان با رویکرد «نگهداشت مبتنی بر ریسک (RBM)»: تبدیل ماتریس ریسک به برنامه PM/RCM/AEM و قراردادهای قابل پایش

اگر یک بیمارستان را مثل یک «سیستم 24/7» ببینیم، ریسک واقعی جایی است که خرابی داراییها (تاسیسات و تجهیزات) میتواند به توقف خدمت، جابهجایی بیمار، یا کاهش ایمنی منجر شود. مسئله این نیست که «ریسک را بشناسیم»؛ مسئله این است که آن را به برنامه نگهداشت و تصمیم سرمایهای تبدیل کنیم.
مدیریت ریسک بیمارستان وقتی اثرگذار است که خروجیاش به ۴ چیز وصل شود:
- فهرست داراییها و Criticality
- انتخاب استراتژی نگهداشت مناسب (RBM)
- KPI/SLA قابل اندازهگیری
- داشبورد و ممیزی
اگر فقط RCA/FMEA انجام دهید ولی به CMMS، قرارداد و بودجه CAPEX وصل نشود، ریسک «ثبت» میشود اما «کنترل» نمیشود.
تعریفهای کوتاه و دقیق
- Facility Management طبق IFMA: کارکرد سازمانی که People/Place/Process را در محیط ساختهشده یکپارچه میکند تا کیفیت زندگی افراد و بهرهوری کسبوکار بهبود یابد.
- Asset Management طبق IAM: ایجاد توازن بین هزینه/فرصت/ریسک در برابر عملکرد مطلوب داراییها برای تحقق اهداف سازمان.
چرا «ماتریس ریسک» بهتنهایی کافی نیست؟
ماتریس ریسک ابزار رایج اولویتبندی است، اما در محیطهای پیچیده مثل بیمارستان:
- قضاوتها میتواند ذهنی و ناپایدار باشد،
- عدمقطعیت را خوب نشان نمیدهد،
- و مهمتر: بهخودیخود نمیگوید کدام اقدام نگهداشت/سرمایهگذاری باید انجام شود.
راهحل اجرایی: از ماتریس برای «صفبندی» استفاده کنید، اما خروجی را به پورتفولیوی نگهداشت مبتنی بر ریسک (RBM) تبدیل کنید.
اتصال FM و PAM در بیمارستان: نقطهای که تصمیمها تبدیل به پول و ایمنی میشوند.
- FM در بیمارستان معمولاً روی خدمت پایدار محیط فیزیکی تمرکز دارد (HVAC، برق، آب، آتشنشانی، نظافت، حراست).
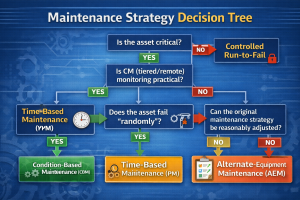
- PAM (طبق ISO 55001/IAM) روی تصمیم چرخه عمر تمرکز میکند: «کجا PM کافی است؟ کجا RCM لازم است؟ کجا باید Replace کنیم؟»
نقطه اتصال: «دارایی حیاتی + سطح ریسک» تعیین میکند چه سطحی از نگهداشت/داده/قرارداد لازم است.
مدیریت ریسک بیمارستان با RBM یعنی چه؟ (مدل تصمیمگیری نگهداشت)
RBM یعنی تصمیمهای نگهداشت را با منطق ISO 31000 (ریسک = اثر عدمقطعیت بر اهداف) به اهداف بیمارستان وصل کنیم: ایمنی، تداوم، کیفیت، هزینه.
5 استراتژی نگهداشت که باید «پورتفولیو» شوند
- PM زمانمحور (Preventive)
- CBM/PdM (Condition/Predictive)
- RCM (تحلیل کارکرد/ریسک/بحرانیبودن برای انتخاب بهترین ترکیب)
- AEM برای تجهیزات/سیستمهای مشخص (وقتی از توصیه سازنده فاصله میگیرید، با مستندات و ارزیابی ریسک)
- Run-to-Fail کنترلشده (فقط وقتی اثر خرابی محدود و سناریوی جایگزین دارید)
ماتریس «دارایی حیاتی/ریسک» + برنامه عملیاتی
مرحله 1: تعریف Criticality (نمونه مقیاس C1 تا C4)
- C1 (حیاتی): خرابی میتواند توقف خدمت/ریسک ایمنی جدی ایجاد کند (مثلاً برق اضطراری، HVAC اتاق عمل، اکسیژن مرکزی، UPS بخشهای حیاتی).
- C2 (بالا): اختلال جدی عملیاتی/کیفیت خدمت (مثلاً چیلرهای پشتیبان ناکافی، پمپهای اصلی).
- C3 (متوسط): قابل مدیریت با راهکار جایگزین کوتاهمدت.
- C4 (پایین): اثر محدود/غیر بحرانی.
نکته: استانداردهای اعتباربخشی ایران و الزامات بهرهبرداری ممکن است در تعریف «حیاتی» اثر بگذارند؛ حتماً نسخه جاری را بررسی کنید.

ماتریس پیشنهادی
|
ریسک بالا (High) |
ریسک متوسط (Med) |
ریسک پایین (Low) |
|
|
C1 حیاتی |
RCM + CBM + قطعه یدکی حیاتی + تست دورهای + مانیتورینگ 24/7 | RCM سبک + PM تقویتشده + مانیتورینگ کلیدی | PM حداقلی + سناریوی بازیابی |
|
C2 بالا |
CBM/PM + تحلیل خرابی + برنامه جایگزینی |
PM استاندارد + بهینهسازی دورهها |
PM سبک |
| C3 متوسط |
PM هدفمند + کنترل ریسک عملیاتی |
PM ساده |
RTF کنترلشده |
|
C4 پایین |
PM اقتصادی یا RTF کنترلشده |
RTF کنترلشده |
RTF |
برنامه عملیاتی هر کوادرانت
- C1/High:
- تعریف «حداقل سرویس قابل قبول» و آستانههای هشدار (BMS/IoT)
- RCM برای تعیین دقیق وظیفهها + تستهای حیاتی (ژنراتور/UPS/هواسازهای Critical)
- انبار قطعات حیاتی + قرارداد تأمین اضطراری
- تمرین سناریوی بازیابی (Runbook)
- C2/High:
- تحلیل الگوی خرابی + بهینهسازی PM (نه افزایش کورکورانه PM)
- تصمیم CAPEX بر مبنای LCC برای Replace/Overhaul
- C3/Low و C4/Low:
- Run-to-Fail فقط با «کنترل پیامد» (قطعه جایگزین، مسیر کاری، زمان مجاز توقف)
تجهیزات پزشکی: AEM و «قابلممیزی کردن تصمیم»
اگر بیمارستان تصمیم بگیرد از دستورالعمل سازنده برای برخی تجهیزات فاصله بگیرد، در ادبیات بینالمللی به برنامههای AEM اشاره میشود و مستندسازی، سیاستنامه و پایبندی به برنامه تعریفشده حیاتی است.
دو نکته کلیدی که مدیران باید بدانند
- سازمانهای ناظر/اعتباردهنده معمولاً میخواهند ببینند: «چرا این تجهیز وارد AEM شد؟ ارزیابی ریسک کجاست؟ داده عملکرد و بازنگری سالانه چطور ثبت میشود؟»
- استانداردهای تخصصی AEM در دنیا در حال بالغ شدناند (مثلاً ANSI/AAMI EQ103:2024 به حداقل اجزای AEM میپردازد).
چهار گروه تجهیزات که طبق راهنمای CMS «نباید» وارد AEM شوند (برای الگوگیری/بنچمارک)
- تجهیزات با الزامات تست/نگهداشت مشخص در قانون/مقررات
- تجهیزات با پروتکلهای الزامآور خاص (Conditions of Participation)
- لیزرهای پزشکی (بهدلیل الزامات خاص)
- تجهیزات جدیدی که دستورالعمل سازنده بهوضوح در دسترس است
تاسیسات حیاتی: Utility Risk به زبان مدیریت
اگر بیمارستان شما اعتباربخشی بینالمللی ندارد هم یک واقعیت پابرجاست: ریسکهای Utility Systems (برق، تهویه، آب) مستقیماً روی خدمت اثر میگذارند و در استانداردهای معتبر جهان صریح آمده که بیمارستان باید این ریسکها را مدیریت کند.
خروجی اجرایی پیشنهادی برای تاسیسات حیاتی (نمونه):
- برای هر سیستم (UPS/ژنراتور/HVAC/آب/آتشنشانی):
- کارکرد حیاتی (Function)
- حالتهای خرابی محتمل (Failure Modes)
- پیامد بالینی/عملیاتی (Impact)
- کنترلهای موجود (Controls)
- تست/بازرسی/PM/CBM پیشنهادی (RBM)
نقشه راه پیادهسازی فازبندی شده
فاز 1) ارزیابی و بلوغسنجی + طبقهبندی داراییها
خروجیها:
- Asset Register یکپارچه (تجهیزات پزشکی + تاسیسات)
- تعریف Criticality و مالک دارایی (Asset Owner)
- خط مبنا: توقفها، خرابیهای بحرانی، PM Compliance
فاز 2) طراحی سیستم و Governance (نقشها/مسئولیتها/فرآیندها)
پیشنهاد ساختار ساده تصمیمگیری:
- کمیته «داراییهای حیاتی» (Facilities + مهندسی پزشکی + ایمنی + درمان)
- فرآیند Management of Change برای تغییرات تاسیسات/تجهیزات
- قواعد «تصمیم قابل ممیزی» (چرا این کار را کردیم؟ دادهاش چیست؟)
فاز 3) SLA/KPI + مدل برونسپاری مبتنی بر عملکرد
- SLA را بر اساس Criticality لایهبندی کنید (نه یک SLA واحد برای کل بیمارستان).
- KPIها باید «قابل استخراج از CMMS/BMS» باشند، نه KPI دستی و قابلدستکاری.
فاز 4) پایش، داشبورد، بهبود مستمر دادهمحور
- داشبورد مدیریتی: C1 Availability، خرابی بحرانی، MTTR، ریسکهای باز (Open Risks)
- بازنگری فصلی: «چه چیزی را از PM کم/زیاد کنیم؟ کجا CAPEX لازم است؟»
KPIهای نمونه مخصوص بیمارستان
- Availability داراییهای اصلی تداوم خدمت
- خطا: میانگینگیری کل داراییها و پنهان شدن C1ها
- MTTR داراییهای C1 (ساعت) — سرعت بازیابی خدمت
- خطا: حساب نکردن زمان انتظار قطعه/مجوز کار
- MTBF داراییهای حیاتی — روند قابلیت اطمینان
- خطا: داده خرابی ناقص در CMMS
- Response Time برای Work Orderهای C1 — زمان رسیدن تیم به محل
- خطا: بدون تعریف «شروع/پایان» دقیق
- PM Compliance (C1 جداگانه) (%) — میزان انجام PMهای حیاتی در موعد
- خطا: فشار برای 100% بدون بازطراحی برنامه (PM بیاثر زیاد میشود)
- Backlog نگهداشت حیاتی (هفته) — بدهی نگهداشت در داراییهای C1/C2
- خطا: یکی گرفتن backlog سبک با backlog حیاتی
- نرخ خرابی تکرارشونده (Repeat Failure Rate) — کیفیت رفع عیب
- خطا: بستن تیکت بدون RCA حداقلی برای تکراریها
- Energy Intensity (kWh/m² یا kWh/bed-day) — کنترل هزینه و ریسک انرژی
- خطا: نرمالسازی نکردن با اشغال تخت/فصل
- نرخ آلارمهای بحرانی BMS که به اقدام تبدیل شد (%) — کارایی پایش
- خطا: Alarm fatigue و آلارم بدون Runbook
- نرخ تکمیل مستندسازی AEM/RCM (%) — شاخص «قابلممیزی بودن»
- خطا: AEM/RCM در عمل اجرا میشود ولی سند تصمیم/بازنگری ندارد.
نمونه SLA خدمات پشتیبان
SLA نمونه
1) نظافت (Housekeeping)
- دامنه: بخشهای عمومی + بخشهای حساس (تعریف سطح خدمت جداگانه)
- زمانبندی: روتین + واکنش به رخداد (Spill/آلودگی)
- KPI: زمان پاسخ، نرخ عدم انطباق در چکلیست، شکایات معتبر
- الزام داده: ثبت رخداد و زمانها در اپ/فرم دیجیتال
2) حراست
- دامنه: کنترل دسترسی، گشت، واکنش به هشدارهای امنیتی
- KPI: زمان پاسخ، پوشش نقاط حساس، رخدادهای تکرارشونده
- الزام: ثبت دیجیتال رویداد + پیوست شواهد
3) تاسیسات (MEP/Utilities)
- دامنه: رفع خرابی، PM طبق برنامه، پشتیبانی از مانورهای اضطراری
- KPI: MTTR داراییهای C1، PM Compliance C1، نرخ خرابی تکراری
- الزام: هر Work Order باید به دارایی (Asset ID) در CMMS وصل باشد
خطاهای رایج در برونسپاری
- SLA بدون طبقهبندی Criticality (همه چیز یکسان دیده میشود)
- KPIهای غیرقابل ممیزی (داده دستی/بدون سیستم)
- قرارداد «جریمهمحور» بدون طراحی فرایند و داده (نتیجه: پنهانکاری)
- مبهم بودن استثناها (قطعه/مجوز/همکاری واحد درمان)
- نداشتن RACI روشن بین بیمارستان و پیمانکار
چکلیست اجرایی نمونه
- فهرست داراییها با Asset ID یکتا (تجهیزات پزشکی + تاسیسات)
- تعیین Asset Owner برای هر کلاس دارایی
- تعریف مقیاس Criticality و تایید در کمیته مشترک
- ساخت ماتریس دارایی حیاتی/ریسک و تعیین «پاسخ استاندارد» هر کوادرانت
- بازطراحی PM برای C1ها (کاهش PM بیاثر، افزایش تستهای حیاتی)
- تعریف Runbook برای خرابیهای C1 (چه کسی/چه کاری/چه قطعهای)
- سیاست قطعات یدکی حیاتی (Min/Max + زمان تامین)
- قواعد ثبت داده در CMMS (علت خرابی، کد توقف، قطعه، زمانها)
- اتصال BMS/IoT به تیکتسازی (حداقل برای C1ها)
- طراحی KPIها با تعریف دقیق فرمول/منبع داده/چرخه گزارش
- طراحی SLA لایهبندیشده و اتصال به KPIها
- برنامه ممیزی داخلی فصلی (AEM/RCM/PM Compliance)
- فرآیند مدیریت تغییرات (MOC) برای هر تغییر تاسیساتی/پروژهای
- آموزش هدفمند: «ثبت داده درست» + «اقدامهای حیاتی» (نه آموزش کلی)
اشتباهات رایج و راه پیشگیری
- دارایی حیاتی تعریف نشده → با Criticality رسمی و تایید مدیریتی حل میشود.
- PM زیاد اما بیاثر → با RCM/تحلیل خرابی، PM را «هدفمند» کنید.
- KPI زیاد اما بدون تصمیم مدیریتی → هر KPI باید یک «تصمیم» را تغذیه کند.
- AEM بدون مستندات → سیاستنامه، ارزیابی ریسک، بازنگری سالانه، شواهد.
- داده CMMS ناقص → استاندارد ثبت داده + کنترل کیفیت داده.
- برونسپاری بدون RACI → مسئولیتها را شفاف و قابل سنجش کنید.
- تمرکز صرف بر OPEX و نادیدهگرفتن LCC → CAPEX بهموقع از بحران ارزانتر است.
- «ریسک را عددی میکنیم پس حل شد» → ماتریس ریسک را به اقدام نگهداشت/سرمایهای تبدیل کنید.
سناریوی عملی «خرابی HVAC در اتاق عمل»
وضعیت: افت فشار/دما در HVAC اتاق عمل → تاخیر عملها، ریسک آلودگی، نارضایتی و هزینه پنهان.
رویکرد سنتی: چند PM بیشتر، چکلیست دستی، تکرار خرابی.
رویکرد RBM پیشنهادی:
- داراییهای مرتبط را C1 کنید (هواساز OR، سنسورها، فیلترها، کنترلها)
- RCM سبک: کارکردهای حیاتی (فشار مثبت/فیلتراسیون/ACH) و Failure Modeها
- مانیتورینگ BMS با آستانه و Runbook (چه آلارمی چه اقدامی)
- KPI: Availability C1، MTTR، آلارم→اقدام، تکرار خرابی
- تصمیم CAPEX: اگر قطعات و فرسودگی نشان دهد، Replace/Retrofit در برنامه سرمایهای
هشدار: شاخصهای تهویه در نواحی حیاتی و الزامات کنترل عفونت باید با دستورالعملهای رسمی و متخصصین مربوطه چک شود.
فناوری و داده: CMMS/CAFM/BMS/IoT و نقش AI بهعنوان «تصمیمیار»
- CMMS/CAFM: ستون فقرات Asset Register، Work Order، PM، قطعات، KPI
- BMS/IoT: داده وضعیت برای C1ها (دما/فشار/لرزش/کیفیت برق)
- AI (تصمیمیار، نه جایگزین):
- کشف الگوی خرابی تکراری
- پیشنهاد بهینهسازی دوره PM (با شرط تایید انسانی و ممیزی)
- پیشبینی ریسک توقف برای داراییهای حیاتی (در حد ابزار کمکی)
۱۰ بولت اجرایی
- همین هفته: فهرست ۱۰ دارایی C1 را با تیم مشترک نهایی کن.
- برای هر C1: «کارکرد حیاتی + سناریوی خرابی + Runbook» را یکصفحهای کن.
- PM Compliance را فقط برای C1ها جداگانه گزارش بده.
- در CMMS الزام کن هر خرابی C1 «علت/زمان/قطعه» داشته باشد.
- ۳ KPI را قفل کن: Availability C1، MTTR C1، Repeat Failure Rate.
- برنامه قطعات یدکی حیاتی را با Min/Max تعریف کن.
- از BMS فقط ۵ آلارم حیاتی را به تیکت خودکار وصل کن (کم اما دقیق).
- SLA تاسیسات را لایهبندی کن (C1 پاسخ 24/7 واقعی).
- هر ماه یک جلسه 45 دقیقهای «ریسک→تصمیم» برگزار کن (نه جلسه گزارشخوانی).
- یک ممیزی کوچک AEM/RCM/PM انجام بده: «سند تصمیم و شواهد اجرا کجاست؟»
سوالات پر تکرار-FAQ
- RCA بهتر است یا FMEA؟
هر دو مکملاند: RCA گذشتهنگر (بعد از رخداد)، FMEA آیندهنگر (قبل از رخداد). - RPN در FMEA برای بیمارستان کافی است؟
برای اولویتبندی اولیه خوب است، اما برای تصمیم نگهداشت باید به Criticality دارایی و پیامد عملیاتی وصل شود. - RCM در بیمارستان از کجا شروع میشود؟
از داراییهای C1 و تحلیل کارکرد/بحرانیبودن؛ RCM برای داراییهای غیرحیاتی معمولاً توجیه ندارد. - AEM دقیقاً چیست؟
برنامهای برای زمانی که بیمارستان میخواهد نگهداشت را متفاوت از توصیه سازنده انجام دهد؛ نیازمند سیاستنامه و مستندات و پایبندی است. - چه تجهیزاتی را نباید وارد AEM کرد؟
طبق بنچمارک CMS، برخی دستهها (الزامات قانونی، CoP، لیزر پزشکی، تجهیزات جدید با دستورالعمل موجود) مناسب نیستند. - آیا Run-to-Fail در بیمارستان ممنوع است؟
نه همیشه؛ اما فقط برای داراییهای کماثر (C3/C4) و با کنترل پیامد و برنامه جایگزین. - حداقل داده لازم در CMMS چیست؟
Asset ID، طبقه دارایی، Criticality، تاریخچه خرابی، قطعه مصرفی، زمانهای پاسخ/رفع، علت خرابی (کدبندی ساده). - چطور KPIها را به تصمیم مدیریتی وصل کنیم؟
هر KPI باید «مالک»، «آستانه اقدام» و «تصمیم استاندارد» داشته باشد (مثلاً MTTR C1 اگر بالا رفت → بازطراحی قطعات/پوشش شیفت/قرارداد).
اگر میخواهید مدیریت ریسک بیمارستان از سطح فرم و کمیته به سطح «برنامه نگهداشت، قرارداد و بودجه» برسد، یک گام کمریسک پیشنهاد میکنیم:
جلسه کشف مسئله + ارزیابی بلوغ RBM شامل:
- نمونهبرداری از دارایی ها (تجهیزات پزشکی + تاسیسات)
- ساخت نسخه اولیه ماتریس دارایی حیاتی/ریسک
- طراحی KPI ها
- پیشنهاد نقشه راه استقرار (همسو با ISO 41001 و ISO 55001)
از طریق صفحه تماس با ما یا لینک زیر با ما در ارتباط باشید.

