مدیریت ریسک بیمارستان با رویکرد FM/PAM: داراییهای حیاتی، تداوم خدمت، KPI و SLA

وقتی در بیمارستان یک UPS درست عمل نکند، یک چیلر از مدار خارج شود، یا یک دستگاه حیاتی بهموقع سرویس نشود، موضوع فقط «خرابی تجهیزات» نیست؛ ریسک ایمنی بیمار، اختلال خدمت و هزینههای سنگین اضطراری است. مدیریت ریسک بیمارستان اگر به زبان داراییها و سرویسها ترجمه نشود، معمولاً در حد جلسه و فرم باقی میماند.
برای مدیریت ریسک بیمارستان، باید از داراییها شروع کرد: داراییهای حیاتی را مشخص و میزان بحرانی بودن هر یک را نیز مشخص کنید، برای هر کدام سناریوهای خرابی/پیامد را بسنجید، کنترلها را به برنامه نگهداشت و نوسازی وصل کنید، و همه چیز را با KPI/SLA و داشبوردهای مربروطه پایش کنید. این رویکرد با منطق سیستم مدیریتی در FM و PAM همسو است.
تعاریف ادبیات موضوع
- Facility Management (IFMA): یک کارکرد سازمانی که People/Place/Process را در محیط ساختهشده یکپارچه میکند تا کیفیت زندگی افراد و بهرهوری کسبوکار اصلی بهتر شود.
- Asset Management (IAM): ایجاد تعادل بین هزینهها، فرصتها و ریسکها در برابر عملکرد مطلوب داراییها برای تحقق اهداف سازمان (در چرخه عمر).

مدیریت ریسک بیمارستان از نگاه FM vs PAM: فرقشان چیست و کجا به هم میرسند؟
FM بیشتر روی «سرویس و محیط» تمرکز دارد (کارکرد فضا، ایمنی، راحتی، بهرهوری) و PAM/AM روی «دارایی و ارزشآفرینی چرخه عمر» تمرکز میکند (عملکرد-ریسک-هزینه-انرژی). در بیمارستان، نقطه اتصال این دو ساده است:
هر “سرویس حیاتی” روی یک یا چند “دارایی حیاتی” سوار است.
پس مدیریت ریسک یعنی مدیریت شکست سرویس از مسیر دارایی (و بالعکس).
نمونه اتصال:
- سرویس «اتاق عمل» ← HVAC فشار مثبت/فیلتراسیون + برق اضطراری + گازهای طبی + BMS/آلارم
- سرویس «ICU» ← UPS/ژنراتور + اکسیژن/هوای فشرده + تجهیزات پزشکی + کنترل دما/رطوبت
چرا رویکرد واکنشی هزینه ها و ریسک ها را بالا میبرد؟
محتواهای رایج فارسی زیاد روی RCA و برخورد پس از رخداد تمرکز دارند. RCA مهم است، اما اگر تنها ابزار شما باشد، یعنی «یادگیری بعد از آسیب». در منابع معتبر، RCA بهعنوان روش ساختیافته تحلیل رخدادهای جدی شناخته میشود و تأکیدش بر یافتن علل سیستمی است نه سرزنش فرد.
اما بیمارستان نیاز دارد علاوه بر RCA:
- با FMEA به طور پیشگیرانه ارزیابیهای دورهای، قبل از شکست سرویس اقدام کند.
- و برای زیرساختهای حیاتی، ریسک «شکست آب/برق/اکسیژن/IT» را به تداوم خدمت وصل کند (خرابی Utility میتواند اثرات آبشاری داشته باشد).
ماتریس «دارایی حیاتی/ریسک» + برنامه عملیاتی
گام 1) تعریف دارایی حیاتی (Criticality)
- حیاتی = داراییای که خرابیاش ظرف X دقیقه/ساعت میتواند ایمنی بیمار/تداوم خدمت/انطباق را بهطور جدی تحت تأثیر قرار دهد.
- سطحبندی پیشنهادی: C1 (حیاتی)، C2 (مهم)، C3 (معمولی)
نکته حکمرانی: توافق روی «حیاتی بودن» باید بین مدیریت بیمارستان، تاسیسات، مهندسی پزشکی، کنترل عفونت و IT نهایی شود (تا بعداً در بحران، بحث تعریف نکنید).
گام 2) امتیازدهی ریسک (یک نمونه عملیاتی)
- پیامد (Impact): 1 تا 5 (از اختلال جزئی تا تهدید ایمنی/توقف سرویس)
- احتمال (Likelihood): 1 تا 5 (بر اساس خرابیهای سابق/وضعیت دارایی/شرایط بهرهبرداری)
- Risk Score = I × L (برای اولویتبندی، نه حقیقت مطلق)
ماتریس نمونه (داراییهای رایج بیمارستان)
این جدول «نمونه» است؛ باید با دادههای واقعی بیمارستان شما کالیبره شود.
گروه دارایی | نمونه دارایی | Criticality | سناریوی ریسک غالب | کنترل/اقدام کلیدی (Operational) | داده لازم برای پایش |
برق اضطراری | UPS، ژنراتور، ATS | C1 | قطع برق + عدم استارت/سوئیچ | تست دورهای، سوخت/باتری، مانور قطع برق، ثبت MTTR | لاگ تست، آلارم BMS، رخدادها |
HVAC حیاتی | هواساز بخشهای حساس، چیلر | C1 | اختلال دما/فشار/فیلتراسیون | PM مبتنی بر وضعیت، DP فیلتر، کالیبراسیون سنسورها | ترند BMS، کارکرد، DP |
آب/فاضلاب | پمپها، مخازن، بوستر | C1/C2 | افت فشار/آلودگی/قطع آب | برنامه پایش، نقاط تکخرابی (SPOF) و افزونگی | مصرف، فشار، رخداد |
آتشنشانی | پمپ/سیستم اعلام و اطفا | C1 | عدم عملکرد هنگام حادثه | تست/بازرسی مستند، مسیرهای دسترسی و آمادهباش | گزارش تست، عدم انطباق |
گازهای طبی* | اکسیژن، وکیوم | C1 | افت فشار/نشتی/عدم تامین | PM، پایش فشار، مدیریت تغییرات | آلارمها، لاگ سرویس |
تجهیزات پزشکی | ونتیلاتور، مانیتور، پمپ سرنگ | C1 | خرابی حین سرویسدهی | شناسنامه، QC/کالیبراسیون، PM، قطعات یدکی | CMMS تجهیزات، برچسب وضعیت |
IT/شبکه | HIS، شبکه، UPS رک | C1/C2 | قطع HIS/شبکه در بحران | DR/BCP، UPS رک، مانیتورینگ | لاگ مانیتورینگ |
آسانسور/حمل | آسانسور بیماربر | C2/C1 | گیرکردن/توقف در پیک | PM، قرارداد واکنش سریع | رخداد، زمان پاسخ |
* درباره گازهای طبی/الزامات فنی و ایمنی، حتماً با کدها/استانداردهای معتبر و متخصص فنی تطبیق شود (این مقاله وارد جزئیات طراحی نمیشود).
برنامه عملیاتی (۴ بازه قسمت)
- ۰قسمت 1:
- لیست داراییهای حیاتی (C1) + مالک دارایی (Asset Owner)
- ثبت «نقاط تکخرابی» (SPOF) برای برق اضطراری/HVAC/آب
- تعریف 10 KPI پایه و خط مبنا (Baseline)
- قسمت 2:
- یکپارچهسازی دادههای CMMS/BMS برای داراییهای C1
- بازطراحی PM برای داراییهای C1 (از تقویمی صرف → ریسک/وضعیتمحور)
- پیشنویس SLA برای پیمانکاران خدمات پشتیبان
- قسمت 3:
- سناریوهای بحران Utility failure و مانور (Tabletop/عملیاتی)
- برنامه CAPEX اولویتدار (رفع SPOF، افزونگی، نوسازی)
- قسمت 4:
- داشبورد ریسک داراییهای حیاتی + بازنگری فصلی
- ممیزی داخلی و بهبود مستمر (PDCA) همسو با منطق ISO 41001/55001
نقشه راه پیادهسازی (۴ فاز)
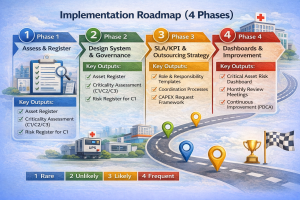
فاز 1: ارزیابی و بلوغسنجی + طبقهبندی داراییها
خروجیهای حداقلی:
- Asset Register (رجیستر دارایی): شناسه، مکان، سازنده، تاریخ نصب، وضعیت، مالک
- Criticality Assessment: C1/C2/C3 با معیارهای شفاف
- Risk Register داراییهای C1 (سناریو-کنترل-مالک-شاخص پایش)
فاز 2: طراحی سیستم و Governance (نقشها/مسئولیتها/فرآیندها)
الگوی نقشها (نمونه ساده):
- Board/مدیرعامل: ریسکپذیری (Risk Appetite)، تصویب CAPEX
- مدیر بیمارستان/بهرهبرداری: مالک سرویسهای حیاتی
- مدیر تاسیسات (FM): مالک زیرساخت و سرویسهای پشتیبان
- مهندسی پزشکی: مالک چرخه عمر تجهیزات پزشکی
- IT: مالک ریسکهای HIS/شبکه/امنیت عملیاتی
- کنترل عفونت/ایمنی: معیارهای محیطی و انطباق (در حد نقش حاکمیتی)
اگر ریسک “صاحب” نداشته باشد، “اقدام” ندارد.
فاز 3: SLA/KPI + مدل برونسپاری و قرارداد مبتنی بر عملکرد
- خدماتی مثل نظافت، حراست، نگهداشت تاسیسات را به «خروجی قابل اندازهگیری» ببندید (نه صرفاً نفر-ساعت).
فاز 4: پایش، داشبورد، بهبود مستمر دادهمحور
- دادههای CMMS (کار دستورها) + BMS (آلارم/ترند) + انرژی + QC تجهیزات پزشکی → داشبورد مدیریتی
- جلسات بازنگری: ماهانه (عملیاتی)، فصلی (مدیریت)، سالانه (بودجه/سرمایهگذاری)
KPI/SLA نمونه مخصوص بیمارستان
10 KPI پیشنهادی (با کاربرد و خطاهای رایج)
KPI | تعریف اجرایی | به چه تصمیمی کمک میکند؟ | خطای رایج |
Availability داراییهای C1 | درصد زمان آمادهبهکاری UPS/ژنراتور/HVAC حیاتی | اولویت CAPEX/PM | تعریف مبهم “آماده” |
MTTR | میانگین زمان رفع خرابی (تا بازگشت سرویس) | بهبود پاسخ/قطعات | توقف شمارش قبل از تحویل واقعی سرویس |
MTBF | میانگین زمان بین خرابیها | تحلیل قابلیت اطمینان | قاطیکردن خرابی کوچک با بحرانی |
Response Time (C1) | زمان رسیدن تیم به محل رخداد | کنترل ریسک توقف | اندازهگیری بدون تفکیک شیفت/شب |
PM Compliance (C1) | درصد اجرای PMهای حیاتی در موعد | کاهش خرابیهای ناگهانی | PM صوری/بدون کیفیت |
Overdue Work Orders | تعداد کارهای عقبافتاده (به تفکیک C1/C2) | ریسک انباشته | تجمیع همه بدون بحرانیسازی |
First-Time Fix Rate | درصد رفع خرابی در اولین مراجعه | کارایی پیمانکار/تیم | نبود علتیابی و قطعه |
| Generator Test Pass Rate | درصد موفقیت تستهای برنامهریزیشده | ریسک برق اضطراری | تست بدون بار/بدون مستندات کافی* |
Energy Intensity | انرژی به ازای مترمربع/تخت فعال | کنترل OPEX انرژی | مقایسه بدون نرمالسازی (فصل/اشغال) |
BMS Alarm-to-Action | زمان از آلارم تا اقدام ثبتشده | کارایی پایش | آلارمفروشی (Alarm fatigue) |
* جزئیات تست ژنراتور/کدهای فنی باید با استانداردها و الزامات محلی/مرجع رسمی چک شود.
برای الهام گرفتن از KPIهای نگهداشت در مراکز درمانی، منابع تخصصی حوزه Healthcare FM KPI هم روی backlog و زمان گردش کار تأکید دارند.
نمونه SLA برای خدمات پشتیبان + خطاهای رایج برونسپاری
نمونه SLA کوتاه
۱) دامنه خدمات (Scope)
- نظافت: بخشهای حساس/عمومی، فرکانس، مواد مصرفی، کنترل کیفیت
- حراست: کنترل دسترسی، گشت، مدیریت رخداد
- تاسیسات: نگهداشت پیشگیرانه/اصلاحی، شیفت، آمادهباش
۲) سطح بحرانی و زمانها (Criticality-based)
- C1 (حیاتی): زمان پاسخ ≤ X دقیقه، زمان رفع موقت ≤ Y، رفع دائم ≤ Z
- C2: پاسخ ≤ …
- C3: پاسخ ≤ …
۳) KPIهای SLA
- PM Compliance، Response Time، First-Time Fix، رضایت بهرهبردار (با روش نمونهگیری)، HSE/ایمنی پیمانکار
۴) الزامات داده و گزارشدهی
- همه رخدادها باید در CMMS ثبت شود؛ گزارش ماهانه + RCA برای رخدادهای C1
۵) مکانیزم انگیزشی
- Penalty فقط وقتی عادلانه است که خط مبنا، تعریفها و دادهها روشن باشد.
- Bonus برای کاهش backlog C1 یا بهبود Availability (پس از ممیزی صحت داده)
6 خطای رایج در برونسپاری (و پیشگیری)
- قرارداد نفر-ساعت بهجای خروجی/عملکرد → تبدیل SLA به چکلیست صوری
- نبود Asset Register مشترک → اختلاف روی اینکه «چه چیزی تحت پوشش است»
- تعریف نکردن Criticality → پاسخدهی برای اتاق عمل و انبار یکسان میشود
- KPI بدون روش اندازهگیری → دعوا روی عدد، نه بهبود
- عدم اتصال جریمه/پاداش به «کیفیت داده» → دستکاری ثبتها
- بیتوجهی به «مدیریت تغییرات» (Change) → هر تغییر فضا/کاربری ریسک جدید میسازد
چکلیست اجرا
- لیست سرویسهای حیاتی بیمارستان (اتاق عمل، ICU، اورژانس…) را رسمی کنید.
- برای هر سرویس حیاتی، داراییهای پشتیبان را نقشه کنید (Service-to-Asset Map).
- Asset Register حداقلی بسازید (شناسه/مکان/وضعیت/مالک/تاریخ سرویس).
- معیار Criticality را تصویب کنید (C1/C2/C3).
- Risk Register داراییهای C1 را با سناریوهای خرابی تکمیل کنید.
- نقاط تکخرابی (SPOF) را در برق/HVAC/آب مشخص کنید.
- برنامه PM داراییهای C1 را بازطراحی کنید (ریسک/وضعیتمحور).
- قطعات یدکی حیاتی و سطح حداقل موجودی را مشخص کنید.
- KPIهای پایه را تعریف و خط مبنا را استخراج کنید (قبل از هر وعده بهبود).
- SLA پیمانکاران را بر اساس Criticality و KPI ببندید.
- داشبورد ماهانه ریسک داراییهای حیاتی را راه بیندازید (CMMS+BMS).
- چرخه یادگیری رخداد: Incident report → RCA/FMEA → اقدام اصلاحی/پیشگیرانه
اشتباهات رایج و راه های پیشگیری
- یکیدانستن ریسک بیمارستان با HSE صرف → ریسک تداوم سرویس و دارایی گم میشود.
- زیاد KPI گذاشتن → هیچکدام جدی نمیشود (کم ولی حیاتی).
- شروع از نرمافزار قبل از استاندارد داده → CMMS تبدیل به «دفترچه دیجیتال» میشود.
- نداشتن مالک ریسک/دارایی → اقدامها صاحب ندارد.
- عدم تفکیک داراییهای C1 → منابع محدود روی چیزهای کماثر مصرف میشود.
- تستهای نمایشی (ژنراتور/UPS/آتشنشانی) بدون مستندسازی قابل ممیزی.
- عدم پیوند CAPEX با ریسک → بودجهریزی سلیقهای میشود.
- Alarm fatigue در BMS → آلارم زیاد، اقدام کم (باید آلارمها طبقهبندی شوند).
یک سناریو نمونه : “اختلال برق شهری در شیفت شب”
وضعیت: قطع برق شهری + شروع بحران در اورژانس/ICU
ریسک: اگر ATS/ژنراتور در زمان لازم وارد مدار نشود، سرویس حیاتی مختل میشود.
اقدام FM/PAM دادهمحور:
- قبل از رخداد: PM و تستها + ثبت Pass/Fail + پایش باتری/سوخت
- حین رخداد: زمانبندی پاسخ (Response) و بازیابی (MTTR)
- بعد از رخداد: RCA برای علت (سوخت؟ باتری؟ خطای انسانی؟ تنظیمات ATS؟) و تبدیل به اقدام اصلاحی
فناوری و داده: CMMS/CAFM/BMS/IoT و نقش AI بهعنوان تصمیمیار
حداقل معماری دادهای پیشنهادی:
- CMMS/CAFM: داراییها، PM/CM، کاردستور، هزینهها
- BMS: آلارمها و ترندهای HVAC/برق/…
- انرژی/کنتورها: مصرف نرمالسازیشده
- تجهیزات پزشکی: شناسنامه، QC/کالیبراسیون، PM (زیر نظر مهندسی پزشکی)
AI کجا مفید است (تصمیمیار، نه جایگزین افراد):
- تشخیص الگوهای خرابی (پیشهشدار)
- اولویتبندی کارها با توجه به Criticality و ریسک
- کاهش نویز آلارمها (Alarm triage)
شرط موفقیت: داده تمیز + تعریف فرآیند + مالک تصمیم.
۱۰ بولت اجرایی
- همین هفته: لیست داراییهای C1 را نهایی کن (برق اضطراری/HVAC/آتشنشانی/آب/تجهیزات حیاتی).
- برای C1ها “مالک” تعیین کن (تاسیسات/مهندسی پزشکی/IT).
- 10 KPI این مقاله را انتخاب کن و خط مبنا بگیر.
- PM داراییهای C1 را از «تقویمی» به «ریسکمحور» ارتقا بده.
- SPOFها را پیدا کن (یک نقطه خرابی = یک بحران).
- SLA پیمانکار را بر اساس C1/C2 بازنویسی کن.
- هر رخداد C1 باید RCA داشته باشد و به اقدام تبدیل شود.
- داده CMMS را جدی کن: بدون داده، KPI و SLA فقط کاغذند.
- داشبورد ماهانه ریسک داراییهای حیاتی را به جلسه مدیریت ببر.
- یک مانور Utility failure در ۹۰ روز آینده برنامهریزی کن.
سوالات پر تکرار-FAQ
- مدیریت ریسک بیمارستان با “ایمنی بیمار” یکی است؟
نه. ایمنی بیمار بخشی از تصویر است؛ مدیریت ریسک بیمارستان باید ریسکهای عملیاتی/دارایی/مالی/IT را هم پوشش دهد. - RCA و FMEA چه تفاوتی دارند؟
RCA معمولاً پس از رخداد جدی برای یافتن علل سیستمی است؛ FMEA ابزار پیشگیرانه برای شناسایی نقاط شکست قبل از رخداد. - از کجا بفهمیم یک دارایی واقعاً حیاتی است؟
اگر خرابی آن بتواند سرویس حیاتی را متوقف کند یا ایمنی را به خطر بیندازد، در C1 قرار میگیرد (با معیارهای توافقشده بین واحدها). - بدون نرمافزار هم میشود شروع کرد؟
بله؛ با Asset Register ساده و Risk Register. ولی برای پایش پایدار KPI/SLA در بیمارستان، CMMS/BMS معمولاً ضروری میشود. - چه KPIهایی برای مدیرعامل/CFO مهمتر است؟
Availability داراییهای C1، MTTR، Backlog C1، PM Compliance، و Energy Intensity (برای OPEX). - برونسپاری نظافت/حراست/تاسیسات ریسک را کم میکند یا زیاد؟
بستگی دارد. بدون SLA مبتنی بر Criticality و داده قابل ممیزی، میتواند ریسک را افزایش دهد (ابهام، پاسخگویی ضعیف). - چطور دادههای incident report را درست تفسیر کنیم؟
incident report ارزشمند است اما محدودیت دارد و باید با احتیاط تحلیل شود (trend + راستیآزمایی). - بزرگترین ریسک زیرساختی بیمارستان چیست؟
اغلب شکست Utilityها (برق/آب/…)، چون اثر آبشاری دارد و چند سرویس را همزمان زمینگیر میکند.
اگر میخواهید این رویکرد را بدون ریسک و با حداقل اتلاف زمان شروع کنید، یک گام کمریسک را پیشنهاد میکنیم:
«ارزیابی بلوغ FM/PAM و ممیزی داراییهای حیاتی بیمارستان»
خروجی: لیست داراییهای C1، ماتریس دارایی حیاتی/ریسک، KPI قابل پایش، و پیشنویس SLA مبتنی بر عملکرد که همسو با منطق ISO 41001 و ISO 55001 است.
از طریق صفحه تماس با ما یا لینک زیر با ما در ارتباط باشید.

